معمولا پرولاپس میترال یا افتادگی افتادگی میترال در زنان دو برابر اتفاق می افتد، این بیماری در هر سنی ممکن است ایجاد شود.همچنین این بیماری می تواند در خانواده ها به عنوان یک بیماری قلبی عروقی ارثی ایجاد شود .
پرولاپس دریچه میترال چیست؟
افتادگی دریچه میترال نوعی بیماری قلبی است که در دریچه های قلب را تحت تاثیر قرار می دهد. در این شرایط دریچه های قلب به خوبی بسته نمیشوند و این باعث پس زدن خون می شود. و این پس زدن خون باعث بروز برخی بیماری ها مانند سوفل قلبی می شود. اما در ۹۵ درصد مواقع این بیماری خطر جدی برای بیمار ندارد.
افتادگی دریچه میترال در زنان
در بسیاری از افراد مبتلا به سندرم نارسایی دریچه میترال، هیچ علامت مشخصی وجود نداشته و بیماری معمولا پیشرفتی ندارد. با این حال، دیگر مبتلایان ممکن است علائمی همچون خستگی، مشکل تنفسی همراه با فعالیت، تپش قلب و ضربان قلبی غیر طبیعی (آریتمی) را تجربه کنند. احساس سبکی در سر، غش کردن، افت غیر طبیعی فشار خون در هنگام ایستادن، سردرد و درد قفسه سینه از دیگر علائم این مشکل هستند. در موارد نادر، سندرم نارسایی دریچه میترال می تواند به نارسایی قلبی، اختلال در پمپاژ موثر قلب، اختلال در گردش خون، تشکیل لخته های خونی، حمله های ایسکمیک گذرا، سکته مغزی و دیگر عوارض مرگ بار منتهی شود.علائم نارسایی قلبی خفیف را بشناسید.
علائم پرولاپس دریچه میترال در زنان
علائم پرولاپس دریچه میترال در زنان شامل موارد زیر است:
- مشکل در تنفس: ممکن است هنگام ورزش یا دراز کشیدن دچار تنگی نفس شوید.
- سرگیجه: احساس سبکی سر خواهید کرد.
- خستگی: فعالیت بدنی ممکن است باعث احساس خستگی شدید شود.
- درد قفسه سینه: ممکن است احساس ناراحتی در قفسه سینه داشته باشید که ناشی از حمله قلبی یا بیماری عروق کرونر نباشد.
- ضربان قلب سریع و تپنده (تپش قلب)
- افتادگی دریچه میترال
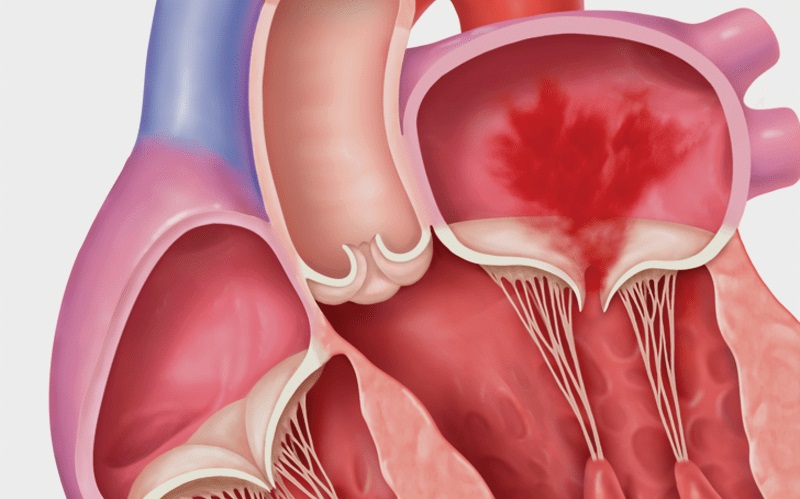
افتادگی دریچه میترال و سرفه
اگر بیماری افتادگی دریچه میترال پیشرفت کند وشدید بشود کم کم میتواند عارضه ی سرفه را با خود در پی داشته باشد.
پرولاپس دریچه میترال و قهوه
کسانی که به این بیماری دچار هستند باید از مواد غذایی که موجب افزایش ضربان قلب و استرس می شود دوری کنند. که یکی از این موارد قهوه است.
چه زمانی باید نگران تنگی پرولاپس در زنان باشیم؟
مشاهده علائم زیر همراه با پرولاپس دریچه میترال زنگ خطر است.
تشخیص بیماری زمینهای عمدتا بر اساس سایر علائم و یافتههای همراه داده میشود. تپش قلب همراه با علائمی مانند:
- تپش قلب و تنگی نفس
- سرگیجه
- سیاهی رفتن چشمها
- سرفه ناخودآگاه
- درد قفسه سینه
- غش کردن
- احساس وقوع مرگ
در زمینه بیماری های قلبی نیاز به بررسی بیشتر دارد و باید فورا به اورژانس مراجعه کرد.
آیا افتادگی دریچه میترال خطرناک است؟
تشخیص علت پرولاپس دریچه میترال
کسی که دچار تپش قلب میشود باید در هر حال به پزشک مراجعه نماید. پس از انجام معاینات لازم نوار قلب از بیمار گرفته میشود که تا حد زیادی میتواند علت پرولاپس دریچه میترال در زنان و تپش قلب را مشخص کند. گاه نیز انجام آزمایشهایی برای تشخیص برخی بیماریهای زمینهای لازم است. در نهایت اگر علت پرولاپس دریچه میترال مشخص نشود، دستگاهی به نام هولترمونیتور یا نوار قلب متحرک به فرد متصل میشود تا در طول ۲۴ ساعت نوار قلب مداوم از بیمار گرفته شود.
در طی این مدت اگر فرد دچار تپش قلب گردد، نوار قلب در همان حالت از بیمار گرفته شده و نوع آریتمی قلب فرد مشخص می شود. علاوه بر هولتر مانیتورینگ، میتوان از تست ورزش جهت القائ برخی آریتمی های خطرناک استفاده کرد تا پزشک و بیمار اطمینان حاصل کنند که فعالیت شدید ، عامل بوجود آورنده آریتمی خطرناک نیست.
درمان افتادگی دریچه میترال در بیماری های قلبی
در اکثر موارد با رعایت عادات مناسب زندگی و تغذیه، پرهیز از استرس ها و هیجانات و انجام ندادن فعالیت های ورزشی نامتناسب، تپش قلب فرد بهبود مییابد. برای جلوگیری از استرس میتوانید از بیزوپرولول برای استرس استفاده کنید. به منظور خاتمه دادن برخی آریتمی باز چرخشی، گاهی مانورهای واگی متعدد توسط پزشک یا توسط فرد آموزش دیده انجام میشود که با تحریک عصب واگ باعث برگشت تپش قلب در بعضی از آریتمیها شوند مثل:
- ماساژ ناحیه کاروتید گردن (البته منوط به اجازه پزشک و این که روش انجام بدون خطر این تکنیک را فرا گرفته باشید.)
- نگاه داشتن نفس بهطور کوتاه مدت
- سرفه پیدرپی
- نیشگون گرفتن از پوست بازو به قدری که باعث درد شود.
- زدن آب سرد به صورت ، فرو بردن سر در آب سرد به مدت کوتاه ، یا دوش سرد بطوری که آب سرد روی سر بریزد.
- مانور والسالوا: در بینی و دهان خود را بگیرید و سعی کنید در همین حال به هوا را از بینی خارج کنید بطوری که احساس کنید پردههای گوش به سمت بیرون حرکت میکنند.

درمان دارویی پرولاپس دریچه میترال
در مواردی که حمله تند ضربانی تکرار میشود، امکان دارد یک یا چند دارو برای کنترل ضربان قلب و درمان پرولاپس دریچه میترال تجویز شوند مانند: پروپرانول و افتادگی دریچه میترال. در مواردی که تپش قلب در اثر آریتمی های قلبی ایجاد شده باشد، داروهایی مانند دیگوکسین، کینیدین، مسدودکنندههای کانال کلسیم، پروکاینامید، و داروهای ضد بتا آدرنرژیک تجویز میشوند.
در آریتمیها اگر ضربان قلب به حالت طبیعی باز گردانده نشود، امکان دارد نارسایی احتقانی قلب، حمله قلبی ، یا ایست قلبی، که جان بیمار را به خطر میاندازند، رخ دهند.علائم سکته قلبی چقدر طول میکشد چه مقدار وقت داریم تا خود را به ارژانس برسانیم. گاهی نیز لازم میشود که برای تنظیم ضربان قلب در بیماران دچار برادی کاردی (ضربان قلب پایین)، دستگاهی به نام ضربانساز قلب (Pace maker) در سینه بیمار جاسازی شود تا در مواقع ضروری ضربان قلب بیمار را تنظیم نماید. ندرتاً استفاده از شوک الکتریکی جهت خاتمه به آریتمی لازم میشود.
شما نیز می توانید از طریق قسمت پرسش از دکتر سوالات خود را مطرح نمایید.
برای تعیین وقت بر روی نوبت دهی اینترنتی کلیک کنید.
دکتر قلب محمد حسین نجفی متخصص قلب و عروق در تهران



