نارسایی دریچه ی میترال در واقع به نشتی دریچه ی میترال گفته شده و با نام های نارسایی میترال یا به اختصار MR نیز شناخته می شود. دریچه ی میترال بین دهلیز چپ و بطن چپ قرار دارد. در ادامه مقاله mild mr را در اکو قلبی را تشریح کرده ایم…
عملکرد نرمال دریچه میترال به این شکل است که در زمان استراحت قلب باز شده و اجازه می دهد تا خون به راحتی از دهلیز چپ وارد بطن چپ شود و در زمان انقباض قلب به صورت کامل بسته شده و باعث می شود تا خون داخل بطن چپ به داخل آئورت ریخته شود.
اختلال عملکرد و نارسایی دریچه میترال می شود تا خون موجود در بطن چپ -در زمان انقباض قلب- به جای اینکه به طور کامل وارد شریان آئورت و بدن شود، بخشی از آن در خلاف مسیر حرکت خون، به دهلیز چپ برگردد.
میزان شیوع نارسایی دریچه میترال چقدر است؟
خطر ابتلا به نارسایی دریچه ی میترال با بالا رفتن سن (به علت فرسودگی و پاره شدن دریچه های قلب) افزایش می یابد. به طور کلی، حدود 2% مردم از نارسایی دریچه میترال متوسط و شدیدتر رنج می برند. این آمار در افراد کمتر از 40 سال حدود 5/0% و در افراد بالای 75 سال حدود 10% می باشد. البته، این آمار تنها برای بیماران مبتلا به دریچه ی میترال متوسط یا شدید است. اگر بخواهیم نارسایی خفیف دریچه میترال را در نظر بگیریم، میزان شیوع این بیماری بسیار بیشتر خواهد بود.
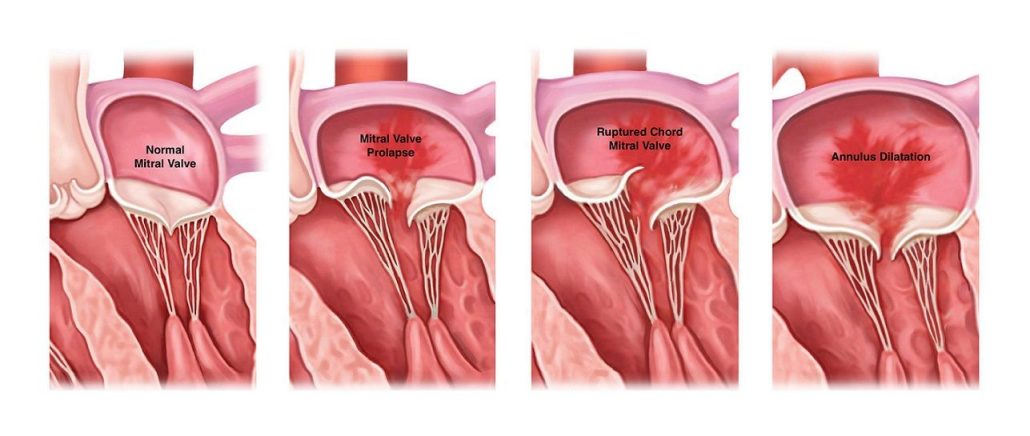
انواع نارسایی دریچه ی میترال
تصور کنید این دریچه مانند درب دو طرفه ی کمدی است که از وسط به هم رسیده و به طور کامل بسته می شود. اگر این درب به درستی بسته نشود، خون به عقب نشت خواهد کرد. نارسایی دریچه ی میترال به دو دسته ی اولیه و ثانویه تقسیم می شود. در نارسایی میترال اولیه مشکل از خود دریچه است (مثل مشکل در یکی از درب های کمد).
نارسایی میترال ثانویه زمانی اتفاق می افتد که ساختارهایی که در اطراف دریچه قرار دارند با مشکل مواجه شوند (مثلاً چارچوب درب های کمد آنقدر بزرگ است که درب ها به خوبی چفت نشده و یک شکاف ایجاد می شود). در MR ثانویه اغلب بزرگ شدن قلب، علت بسته نشدن کامل دریچه ها می باشد.
تشخیص نارسایی دریچه میترال
آزمایش هایی برای تشخیص نارسایی دریچه میترال وجود دارد، به شرح زیر است:
1_ mild mr در اکو قلبی
به طور کلی این آزمایش گزینه ی اول تشخیص نارسایی دریچه میترال بوده و غیر قابل جایگزینی با روش های دیگر است. تست اکو می تواند برای مواردی مثل تشخیص علت زمینه ای نارسایی دریچه میترال، بررسی اندازه ی محفظه های قلب، سلامت لت های دریچه و بافت های نگه دارنده ی دریچه به کار رود. به طور کلی تست اکو به عنوان دقیق ترین راه تشخیص شدت نارسایی دریچه میترال شناخته می شود.
2_ نوار قلب EKG
این تست، روش چندان مناسبی برای تشخیص نارسایی دریچه میترال نیست؛ اما می تواند سرنخ هایی درباره ی میزان تأثیر بیماری روی قلب را به پزشک ارائه دهد. در موارد نارسایی دریچه میترال شدید، ممکن است یک ضربان قلب نامنظم به نام فیبریلاسیون دهلیزی وجود داشته باشد، که در EKG قابل تشخیص است. در موارد نارسایی دریچه میترال مزمن شدید، بزرگ شدگی محفظه های بالایی و پایینی قلب قابل رؤیت هستند. حدود نیمی از بیماران نارسایی دریچه میترال شدید، دارای شواهد EKG بزرگ شدگی در بطن چپ بوده، که هیپرتروفی نامیده می شود.
3_ معاینه استتوسکوپ
در این تست با استفاده از گوشی پزشکی (استتوسکوپ) عملکرد و شرایط قلب بررسی می شود. در نارسایی دریچه میترال نوعی مورمور وجود دارد که در کل فرآیند تپش قلب حاضر است. این صدا ناشی از نشت خون به عقب می باشد. به این نوع مورمور، مورمور پان سیستولیک یا مورمور سیستولیک دیررس گفته می شود.
4_ تست اکوی قلب از راه مری یا TEE
تست TEE دقیق ترین تست در بررسی نارسایی دریچه میترال می باشد. این تست یک آزمایش عکس برداری اولتراسوند از قلب است که برای گرفتن عکس های نزدیک تر از قلب تجویز می شود. در اکو مری، مبدل بر سر یک لوله پلاستیکی انعطاف پذیر قرار میگیرد و پزشک این مبدل را از راه دهان به سمت معده بیمار هدایت میکند.
با استفاده از این تست تصاویری با جزئیات دقیق تر و بیشتر از قلب در اختیار پزشک متخصص قلب قرار می گیرد. تست TEE برای بررسی نارسایی دریچه میترال شدید به کار گرفته شده، تا علت دقیق نارسایی دریچه میترال معین شود. بیشتر افراد پیش از آنکه درمان از طریق جراحی را انتخاب کنند، یک بار تست TEE را انجام می دهند.
5_ کاتتریزاسیون قلبی
در این عمل پزشک لوله ی نازکی را به درون قلب فرستاده، تا اطلاعاتی در مورد فشارهای موجود در قلب و عروق کرونر بدست آورد. کاتتریزاسیون قلبی برای مشاهده ی تأثیر نارسایی دریچه میترال روی قلب کاربرد دارد. کاتتریزاسیون قلبی تقریباً همیشه پیش از جراحی نارسایی دریچه میترال، برای اطمینان از عدم وجود گرفتگی های شریانی -که در حین عمل قابل درمان می باشند- به کار می رود.
6_ عکس برداری MRI
با وجود اینکه عکس برداری MRI به عنوان روشی متداول در فرآیند تشخیص و درمان نارسایی دریچه میترال به کار گرفته نمی شود، اما برخی از مراکز تخصصی برای نظارت بر پیشرفت نارسایی دریچه میترال و تأثیر آن روی قلب از این آزمایش استفاده می کنند. علت این بهره وری، اطلاعات کامل تری است که عکس برداری MRI از ساختار و عملکرد قلب در اختیار پزشک قرار می دهد.
یکی از مزیت های این آزمایش نسبت به موارد مشابه این است که عکس برداری MIR قابل تکرار بوده و در نتیجه، برای بیمارانی که نظارت دقیق و همیشگی در دستور کار قرار گرفته است، مناسب تر می باشد.
علائم نارسایی دریچه میترال
1_نارسایی حاد دریچه میترال
تعداد بسیار اندکی از افراد دچار علائم شدید نارسایی دریچه میترال شده، که این موارد به طور ناگهانی اتفاق می افتند (مثل پارگی عضله ی پاپیلاری). این مشکل با نام نارسایی دریچه میترال حاد شدید شناخته می شود و یک وضعیت اورژانسی می باشد. بیماران دچار نارسایی دریچه میترال حاد شدید علائم زیر را تجربه می کنند:
- افت فشار خون
- تنگی نفس
- سرگیجه
- غش
نارسایی دریچه میترال حاد شدید دارای خطر جانی است و بیمار باید در اسرع وقت و به طور اورژانسی تحت درمان قرار بگیرد.
2_ نارسایی دریچه میترال مزمن شدید
این نوع از نارسایی دریچه میترال بسیار رایج تر است. به بیانی ساده تر، نارسایی دریچه میترال مزمن شدید به این معناست که بیماری به مدت چند سال وجود داشته و معمولاً پیشرفت کندی دارد. بیماری دریچه از نظر بالینی معمولاً به مدت چند سال نهفته است و بسیاری از مبتلایان تنها به علت وجود مورمور مورد تشخیص قرار می گیرند.
علت این امر این است که همانگونه که در ابتدا گفته شد، قلب با رشد اضافه، خود را با نارسایی دریچه میترال وفق می دهد. در نهایت، باید به یاد داشته باشید که در حالت شدید بیماری، قلب از کار افتاده و احتمال بروز علائم زیر نیز وجود دارد:
- خستگی
- تنگی نفس
- تحمل پایین در برابر ورزش
- ورم پا
- ضربان قلب نامنظم
عوارض نارسایی دریچه میترال
بسته به شدت بیماری عوارض مختلفی مبتواند بر جای بگذارد:
1_ نارسایی قلبی
قلب برای مقابله با افزایش حجم خون، بزرگ شده و در نتیجه، احتمال از کار افتادن قلب وجود دارد. این مشکل معمولاً تنها در شرایطی رخ می دهد که بیماری شدید باشد. یکی از روش های درمانی کلیدی، ترمیم دریچه قبل از شکل گیری نارسایی قلبی و پیشگیری از آسیب دیدگی های بازگشت ناپذیر می باشد.
2_ فیبریلاسیون دهلیزی
حجم بالای خونی که در اثر نارسایی دریچه میترال به عقب نشت کرده و به محفظه ی بالایی قلب می ریزد، می تواند منجر به ریتم نامنظم ضربان قلب شده که از محفظه ی بالایی نشأت می گیرد (فیبریلاسیون دهلیزی). فیبریلاسیون دهلیزی کنترل نشده با اصطلاح فیبریلاسیون دهلیزی با RVR نیز شناخته می شود.
3_ فشار خون بالای ریوی
فشار خون ریوی اصطلاحی است که برای میزان فشار رگ های خونی ریه ها به کار می رود. نارسایی دریچه میترال باعث می شود که فشار در ورید های ریوی -که به دهلیز چپ می ریزند- بالا برود که موجب احتقان ریوی و تنگی نفس می شود.
درمان دارویی نارسایی دریچه میترال
برای نارسایی دریچه میترال شدید (مخصوصاً اگر اولیه و دارای علائم باشد)، ترمیم دریچه تنها راه برای حل کردن مشکل محسوب می شود. در حال حاضر هیچ دارویی برای درمان کامل این بیماری وجود ندارد. برخی از درمان های دارویی برای کنترل علائم عبارتند از:
- نارسایی دریچه میترال اولیه به مواردی گفته می شود که خود دریچه دارای مشکل باشد. در این موارد هیچ دارویی قادر به کمک به بهبودی بیماری نبوده و متعاقباً هیچ دارویی برای تجویز پیشنهاد نمی شود.
- شواهد کمی وجود دارد که داروهای مسدود کننده ی بتا مثل متوپرولول می توانند در حفظ عملکرد قلب فوایدی داشته باشند. اما این شواهد ضعیف بوده و نمی توان این دارو را پیشنهاد کرد.
- تمهیدات لازم برای کنترل فشار خون باید صورت بگیرد. زیرا افزایش فشار خون می تواند باعث افزایش شدت نارسایی دریچه میترال شود.
- به طور کلی رکن اصلی مدیریت نظارتی بیماری نارسایی درچه میترال، نظارت بر پیشرفت بیماری با ویزیت های متوالی و تست اکو می باشد. هدف این امر آن است که اطمینان حاصل شود که بیماری پیش از در نظر گرفتن جراحی دریچه ی میترال، پیشرفت چندانی نمی کند.
کلینیک قلب دکتر نجفی متخصص قلب و عروق در تهران

